Pacient, 39 de ani, a solicitat asistența medicală de urgență și a fost transportat la Spitalul Clinic Municipal Sfânta Treime, acuzând tuse seacă persistentă, dispnee cu caracter mixt ce apărea la efort fizic de intensitate mică, cardialgii neprelungite, astenie fizică.
Din istoricul bolii pacientul a relatat că în iulie 2015 a avut o intervenție chirurgicală la coloana vertebrală și a fost imobilizat la pat pe o perioadă îndelungată. Ulterior a remarcat apariția insidioasă a tusei uscate, dispneei moderat pronunțate la un grad de efort mediu. La medic nu s-a adresat. În ianuarie 2016, după un efort fizic moderat a apărut tuse seacă, dispnee, astenie fizică. La indicațiile medicului de familie a administrat antibioterapie. Deoarece dispneea a devenit mai pronunțată și au apărut cardialgii, la a 6-a zi de la debutul bolii (13.01.2016) pacientul a solicitat asistență medicală de urgență.
La examen obiectiv: anxios cu tegumente roz-pal, acrocianoză, pastozitate a gambelor. Auscultativ în pulmoni murmur vezicular aspru, ralurile lipsesc, FR 20/min, SaO2 98%. Zgomotele cordului sunt ritmice, zgomotul I la apex atenuat, accentul zgomotului II în focarul arterei pulmonare, TA 120/80 mmHg, FCC 90 bătăi/min, în rest – fără particularități.
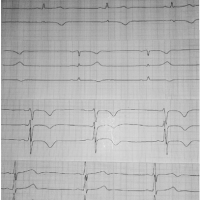
Examenul paraclinic în ziua internării a arătat următoarele date: Hb 164 g/l, eritrocite 5,4 x 1012/l, IC 0,91; leucocite 6,0 x 109/l; CK-MB 59 U/l, LDH 491 U/l; ECG: ritm sinusal, regulat, FCC – 90 bătăi/min, AEC – intermediară, semne de suprasolicitare de atriu drept; unda T negativă în derivațiile III, AVF, V1 – V4.
La examenul ecocardiografic: atriul drept 45 mm (norma – 20-40 mm), ventriculul drept 33/36 mm (norma – 7-26 mm), GPVD 5,6 (norma <5 mm), presiunea sistolică în artera pulmonară (PSAP) 64 mmHg. Concluzie ecocardiofrafică: cavitățile cardiace drepte sunt moderat mărite în volum. Funcția de pompă a miocardului venticulului stâng este bună. FE= 64%. Doppler EchoCS: insuficiența valvei mitrale gr. I, insuficiența valvei tricuspide gr. II, insuficiența valvei pulmonare gr. I. Hipertensiune pulmonară (HTP) severă (PSAP 64 mm Hg). Zone de hipokinezie nu sunt. Particularități ale mișcării septului interventicilar datorită presiunii sistolice înalte în cavitățile drepte ale cordului. Radiografia toracică: plămâni emfizematoși, deformarea desenului bronhopulmonar.
Testele de laborator la a 8-a zi de spitalizare: D-dimerii 1,84 mg/ml (norma <0,5, DD – metoda imunoturbidimetrică); protrombina 87%, troponina T high sensitive 6,68 pg/mL (norma <14 pg/mL); homocisteina 17,4 mmol/l (norma <12); proteina C 102% (norma 70-130%); proteina S 153% (norma 66-143%); gena MTHFR mutația A 1298C genotip homozigot.
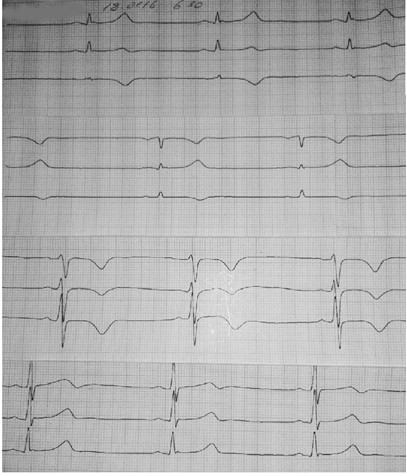
ECG pacientului la a 5-a zi de spitalizare
Întrebări:
- Care este cel mai probabil diagnostic?
- Cum interpretați valorile moderat-crescute ale biomarkerilor cardiaci?
- Care semne imagistice au fost utile în stabilirea diagnosticului?
- Care este rolul hiperhomocisteinemiei în apariția bolii?
Răspunsuri:
- Trombofilie eriditară, mutația genei MTHFR forma homozigotă A1298C. Hiperhomocisteinemie. Tromboembolie pulmonară microvasculară recidi-vantă. Hipertensiune pulmonară severă.
- Cei mai utilizați biomarkeri ai leziunii mio-cardice sunt creatinkinaza fracția MB (CK-MB) și troponinele T și I. Creșterile nivelurilor biomarkerilor în tromboembolia pulmonară sunt reduse și de scurtă durată, față de comportamentul acestora în infarctul miocardic acut; nivelurile crescute ale acestora se asociază unui pronostic rezervat în cazul pacienților cu această afecțiune [1].
- Mărirea cavităților părții drepte a cordului cu hipertensiune pulmonară severă, într-un context clinic sugestiv confirmat prin teste de laborator, a permis stabilirea diagnosticului.
- Hiperhomocisteinemia are efecte toxice asu-pra endoteliului, este protrombotică, crește sinteza colagenului și scade disponibilitatea oxidului nitric. Riscul de boală tromboembolică la pacienții cu hiper-homocisteinemie a fost remarcat pentru prima dată în 1991. Studiile efectuate au demonstrat că persoanele date prezintă un risc de 2-4 ori mai mare de tromboză venoasă decât persoanele cu nivele normale ale homocisteinei [8]. Numeroase studii au elucidat că hiperhomocisteinemia se asociează cu un risc crescut de afecțiuni cardiovasculare atât pentru femei, cât și pentru bărbați, cu un risc crescut de tromboze venoase și risc de defecte de tub neural [3].
Homocisteina reprezintă un aminoacid care conține o grupare thiol și se formează prin demetilarea intracelulară a metioninei. Nivelul plasmatic al homocisteinei depinde de căile de metabolizare a ei [6]. Prima cale este trans-sulfurarea la cisteină prin intermediul enzimei cistation-sintetazei (CBS), drept cofactor servește vitamina B6. A doua cale necesită prezența enzimei metilentetrahidrofolat reductazei (MTHFR) și metionin-sintetazei, care au cosubstrat acidul folic și coenzimă vitamina B12 [4]. Hiperhomocisteinemia (un nivel plasmatic > 12-15 mmol/l) apare când este blocată una din cele 2 căi de metabolizare [3].
Deficitul homozigot al enzimei CBS, incidența de 1 la 300 000 nașteri, produce defecte genetice, pacienții prezentând retard mental, tromboembolism arterial și ateroscleroză timpurie. Principalele mutații întâlnite în populație sunt mutațiile genei MTHFR de tip C677T, respectiv A1298C [5, 7]. Pacienții heterozigoți pentru această mutație nu prezintă hiperhomocisteinemie și nu prezintă un risc crescut de evenimente trombotice, iar cei homozigoți pot dezvolta hiperhomociteinemie. La purtătorii alelei A1298C s-a atestat un risc crescut de boală coronariană, alți factori de risc asociați (imobilizare, traumatisme, contraceptive orale, fumatul, obezitatea) pot declanșa tromboze [2].
Bibliografie
- Petriș A., Țînț D., Tatu-Chițoiu G., Pop C. Tromboembo-lismul pulmonar: o abordare contemporană. 2015, p. 137-138.
- Dentali F., Crowther M., Ageno W. Thrombophilic ab-normalities, oral contraceptives, and risk of cerebral vein thrombosis: a meta-analysis. In: Blood, April 2006, vol. 107, p. 2766-2773.
- Fischbach F. Chemistry Studies. In: A Manual of Labora-tory and Diagnostic Tests. USA: Lippincott Williams & Wilkins, 8 Ed., 2009, p. 436-438.
- Paunescu H., Ghita I., Coman O.A., Fulga I. Vitaminele ca factori protectori cardiovasculari. În: Medicina modernă, nr. 4, 2006.
- Ginghină C. Mic tratat de cardiologie. București, 2010, p. 164-165.
- Laboratory Corporation of America. Directory of Ser-vices and Interpretive Guide. Homocysteine, Plasma. www.labcorp.com 2010. Ref Type: Internet Commu-nication. Nelen W.L., Blom H.J. Pregnancy Complications. In: MTHFR Polymorphisms and Disease. Edited by: Per Magne Ueland, 2005.
- www. med. uiuc.edu. University of Illinois. Hematol-ogy Resource Page. Hyperhomocysteinemia. Ref Type: Internet Communication.
Angela Tcaciuc 1, Doina Bejenaru 2, Tatiana More2,
1 Universitatea de Stat de Medicină și Farmacie
Nicolae Testemițanu,
2 Spitalul Clinic Municipal Sfânta Treime